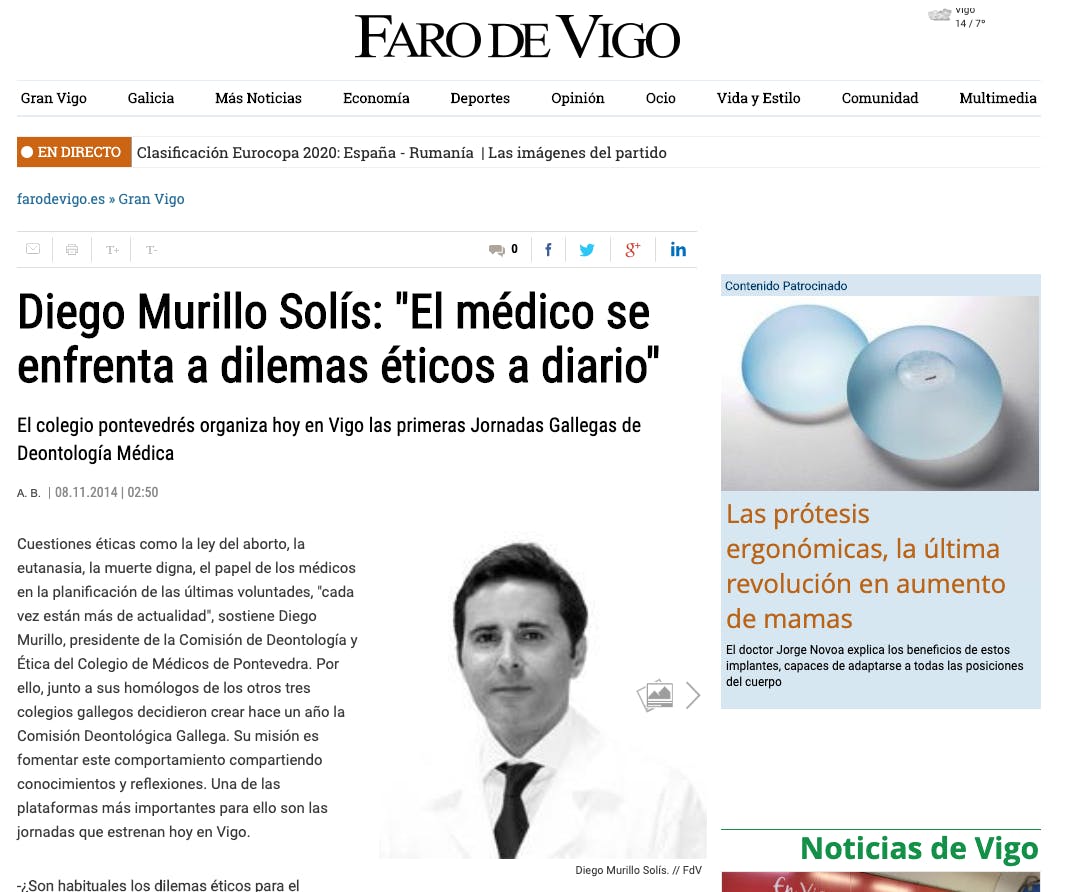
El colegio pontevedrés organiza hoy en Vigo las primeras Jornadas Gallegas de Deontología Médica
Cuestiones éticas como la ley del aborto, la eutanasia, la muerte digna, el papel de los médicos en la planificación de las últimas voluntades, "cada vez están más de actualidad", sostiene Diego Murillo, presidente de la Comisión de Deontología y Ética del Colegio de Médicos de Pontevedra. Por ello, junto a sus homólogos de los otros tres colegios gallegos decidieron crear hace un año la Comisión Deontológica Gallega. Su misión es fomentar este comportamiento compartiendo conocimientos y reflexiones. Una de las plataformas más importantes para ello son las jornadas que estrenan hoy en Vigo.
-¿Son habituales los dilemas éticos para el médico?
-Sin duda. Un médico que recibe a un testigo de Jehová. ¿Qué hace? ¿Le transfunde sangre? Es un menor. ¿Llama al juez? Son dilemas éticos y deontológicos a las que te enfrentas a diario.
-¿Cuáles son los más habituales?
-Además de los relacionados con testigos de Jehová, temas de cuidados paliativos, de menores.... Por ejemplo, en padres divorciados que disienten sobre la medicación de su hijo. O si hay que desenchufar a un paciente terminal o no, por ejemplo, si su hija quiere que le dejen tranquilo y su mujer, que lo mantengan con vida cueste lo que cueste. Son cuestiones complicadas del día a día.
-Entonces, ¿cree que se deben debatir más estas cuestiones para que los médicos estén preparados?
-Claro. Yo recibo consultas de compañeros frecuentemente. Cada vez más, de los jóvenes, a pesar de que se piensa que la deontología es cosa de veteranos.
-Los recortes están siendo una fuente de dilemas. ¿Qué pasa con los medicamentos?
-Es un tema de actualidad, y más con la crisis. Un buen ejemplo es el del medicamento de la hepatitis C, si el Estado lo financia o no. Hay medicamentos que pueden costar hasta 100.000 euros por persona. Se están creando comités para que seleccionen muy bien qué pacientes van a recibirlos para, digamos, rentabilizarlos. Lo que se está planteando es, en enfermos en estado avanzado, si merece la pena invertir esa gran cantidad de dinero. Es un tema muy complejo, pero es así. En las jornadas lo debatiremos en una mesa redonda sobre recursos limitados, muy interesante, porque contará con el punto de vista del gestor hospitalario, que es el encargado de distribuir el dinero que se recibe; el del médico, que es el que vive los problemas y las luchas del enfermo y las situaciones en las que no hay medicamentos para todos; y el del paciente, que lo aportará una trabajadora social.
-¿Cómo aborda la situación un médico cuando no se puede dar una medicación al paciente por motivos económicos?
-Es complicado. Tienes que reunir al paciente y a la familia y explicarles claramente la situación. Hay que intentar luchar porque todo el mundo tenga acceso a ellos cuando los necesita. Pero la responsabilidad de eso es mucho de los gestores. Los médicos, lo único que pueden decir es quién tiene indicación. Si yo digo que este paciente la tiene y el gestor dice que no hay fondos, ya no es mi tema.
-Otra de los cuestiones que abordarán es el de la planificación anticipada de las últimas voluntades. El registro gallego tiene 4.000 inscritos. ¿Son muchos o pocos?
-Se creó hace poco. En el País Vasco, donde existe hace tiempo, tienen ya a 15.000. Cada vez más, las personas quieren dejar claro cómo quieren morir: si desean donar, si quieren que lo incineren... Aquí también subirá. Funcionará el boca a boca. Cuánto más se conozca, más se apuntarán. Será muy positivo, porque es un momento delicado para la familia y saber las voluntades del paciente ayuda mucho.
-Son las mujeres, en un 60% las que más recurren a esto. ¿Por qué?
-Quizá porque son las que se dedican más del cuidado de los mayores y dependientes y se pueden imaginar más el momento.
Fuente: Faro de Vigo
